Tủy sống truyền thông tin giữa não và phần còn lại của cơ thể. Chấn thương tủy sống, hiện đang ảnh hưởng đến khoảng 333.000 người châu Âu. Nó có thể khiến cơ thể tê liệt và hiện chưa có phương pháp điều trị hiệu quả. Tế bào gốc có thể giúp ích gì không? Bài Chấn thương tủy sống: Tế bào gốc có thể giúp gì trong việc điều trị? giải thích điều này.
Chấn thương tủy sống: Tế bào gốc có thể giúp gì trong việc điều trị?
1. Tủy sống – cấu trúc và chức năng
Giới thiệu
Tủy sống là mô mỏng manh được bao bọc và bảo vệ bởi các đốt sống cứng của cột sống. Cùng não, tủy sống tạo thành hệ thần kinh trung ương của cơ thể.
Tủy sống được tạo thành từ hàng triệu tế bào thần kinh. Nó mang tín hiệu đến và đi từ não truyền cho các bộ phận khác của cơ thể. Thông tin này cho phép chúng ta ngồi, chạy, đi vệ sinh và thở.
Cơ chế
Loại tế bào chính được tìm thấy trong tủy sống là tế bào thần kinh. Chúng truyền thông tin lên và xuống tủy sống dưới dạng tín hiệu điện.
Một sợi trục (còn được gọi là sợi thần kinh) là một chặng đường dài truyền tín hiệu. Mỗi tế bào thần kinh chỉ có một sợi trục. Và nó có thể dài bằng toàn bộ tủy sống, lên đến 45 cm ở người trưởng thành.
Các sợi trục mang thông điệp xuống tủy sống (từ não) được gọi là sợi trục vận động. Chúng kiểm soát các cơ của các cơ quan nội tạng
- (như tim, dạ dày, ruột),
- và các cơ của chân và tay.
Chúng cũng giúp
- điều chỉnh huyết áp,
- nhiệt độ cơ thể,
- và phản ứng của cơ thể với căng thẳng.
Các sợi trục đi lên dây (đến não) mang thông tin cảm giác
- từ da, khớp và cơ (xúc giác, đau, nhiệt độ),
- và từ các cơ quan nội tạng (như tim và phổi).
Đây là những sợi trục cảm giác.
Các tế bào thần kinh trong tủy sống cũng cần các loại tế bào khác hỗ trợ. Ví dụ, các tế bào được gọi là oligodendrocyte làm tăng tốc độ và hiệu quả truyền tín hiệu điện của sợi trục bằng cách hình thành myelin. Cấu trúc này bao bọc xung quanh và cách điện sợi trục.
2. Điều gì xảy ra khi bạn bị chấn thương tủy sống
Mức độ
Chấn thương tủy sống là tình trạng tàn phá và suy nhược ảnh hưởng đến nhiều người trên khắp thế giới. Đặc biệt là thanh niên. Chúng có liên quan đến
- gánh nặng thể chất, tâm lý, xã hội,
- và kinh tế đối với bệnh nhân và gia đình của họ.
Để phát triển các phương pháp điều trị hiệu quả cho chấn thương tủy sống,
- cần hiểu chính xác về các sự kiện chính sau chấn thương,
- và cách các sự kiện này tương tác với nhau.
Tổn thương tủy sống thường liên quan đến hai giai đoạn được duy trì bởi các cơ chế chính và phụ của chấn thương. Tổn thương chính bao gồm cắt, rách cấp tính. Các sự kiện tăng-giảm tốc độ cũng có thể gây chấn thương tủy sống. Nhưng nó rất hiếm khi dẫn đến gián đoạn hoàn toàn chức năng tủy sống.
Nguyên nhân
Ở cấp độ tế bào, các sợi trục bị rách nát. Và các tế bào oligodendrocytes, các tế bào tạo nên lớp vỏ myelin cách nhiệt xung quanh sợi trục, bắt đầu chết. Các sợi trục tiếp xúc
- bắt đầu thoái hóa,
- làm gián đoạn các kết nối nơ-ron,
- và luồng thông tin dọc theo tủy sống.
Trường hợp
Nhiều chấn thương cột sống khiến bệnh nhân bị liệt và không có cảm giác từ mức độ tổn thương trở xuống. Chấn thương cao ở cổ, chẳng hạn như trường hợp của diễn viên Siêu nhân Christopher Reeve, khiến toàn bộ cơ thể bị tê liệt, bao gồm cả cánh tay và vai. Mức độ tổn thương phổ biến là ngay dưới xương sườn, dẫn đến chức năng cánh tay bình thường nhưng chân bị liệt. Tùy thuộc vào vị trí và mức độ tổn thương bệnh nhân có thể
- bị liệt hoàn toàn hoặc không hoàn toàn,
- mất cảm giác,
- rối loạn chức năng tình dục,
- và khả năng kiểm soát ruột.
Sự thật
Mức độ nghiêm trọng của chấn thương thần kinh, mức độ tổn thương và sự hiện diện của vùng bảo tồn một phần dây thần kinh là những yếu tố dự báo khả năng phục hồi và sống sót sau chấn thương tủy sống được chấp nhận. Sự hiện diện của các sợi trục rời qua vị trí tổn thương có tiềm năng điều trị lớn và là cơ sở của một số chiến lược điều trị mới.
3. Phương pháp điều trị chấn thương tủy sống hiện hành
Bất chấp những tiến bộ quan trọng trong việc hiểu biết về chấn thương tủy sống. Cho đến nay, hầu hết tất cả các liệu pháp đã cho thấy nhiều hứa hẹn ở giai đoạn nghiên cứu tiền lâm sàng đã không thể chuyển thành các phương pháp điều trị hiệu quả trên lâm sàng. Chăm sóc y tế ngay sau khi bị chấn thương bao gồm
- nằm bất động,
- và nẹp lưng để ổn định cột sống.
Nó có thể giúp giảm thiểu tổn thương các tế bào thần kinh. Phục hồi chức năng có thể giúp bệnh nhân lấy lại sự độc lập về thể chất và cảm xúc.
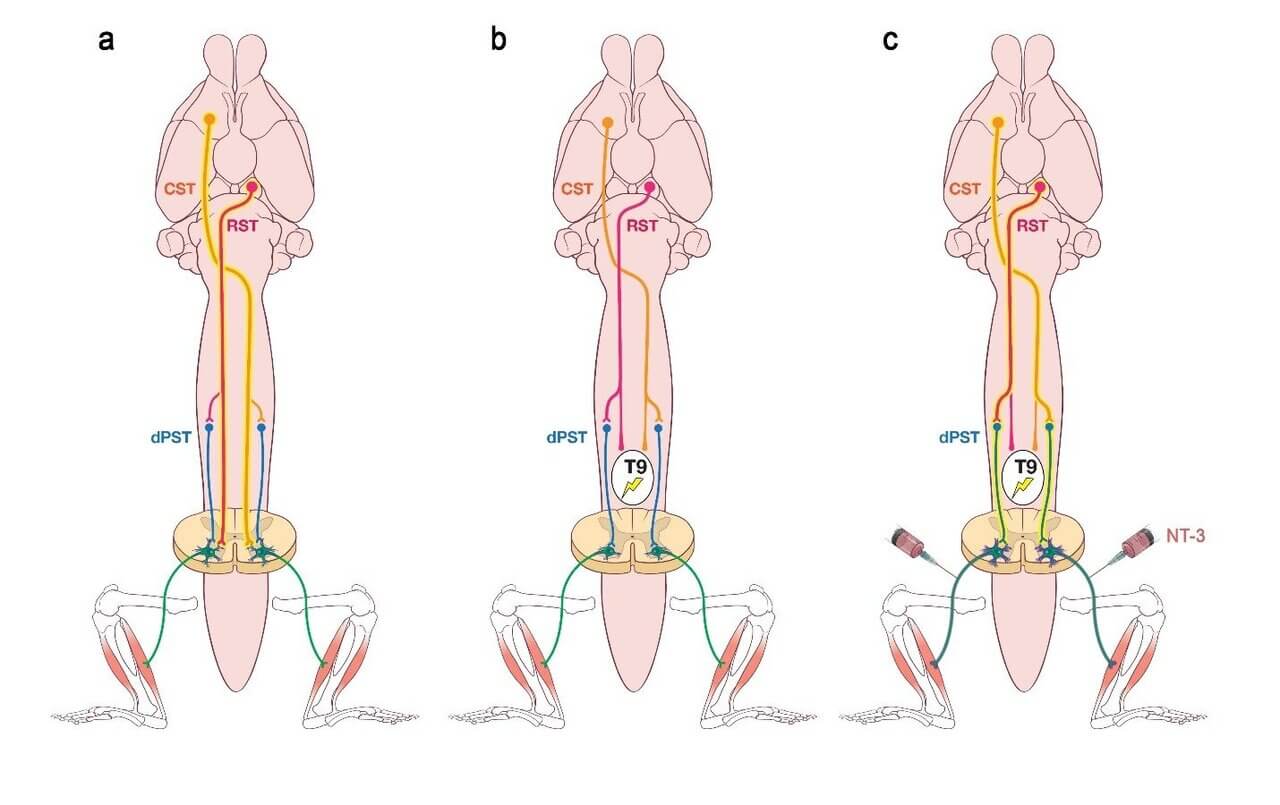
4. Cách tế bào gốc tái tạo tủy sống
Tổn thương tủy sống rất phức tạp, liên quan đến các loại tổn thương khác nhau đối với các loại tế bào khác nhau. Môi trường của tủy sống thay đổi mạnh mẽ trong vài tuần đầu tiên sau khi bị thương (các tế bào miễn dịch tràn vào, các chất độc hại được giải phóng, hình thành sẹo). Cần có sự kết hợp của các liệu pháp, hành động vào thời điểm thích hợp và đúng mục tiêu.
Thực nghiệm
Các nghiên cứu trên động vật đã chỉ ra rằng việc cấy ghép tế bào gốc hoặc các tế bào có nguồn gốc từ tế bào gốc có thể góp phần sửa chữa tủy sống bằng cách:
- Thay thế các tế bào thần kinh đã chết do chấn thương;
- Tạo ra các tế bào hỗ trợ mới hình thành vỏ bọc thần kinh cách điện (myelin) và hoạt động như một cầu nối qua vết thương để kích thích tái phát triển các sợi trục bị tổn thương;
- Bảo vệ các tế bào tại vị trí bị thương khỏi bị tổn thương thêm bằng cách giải phóng các chất bảo vệ như các yếu tố tăng trưởng và hấp thụ các chất độc như gốc tự do, khi được đưa vào tủy sống ngay sau khi bị thương.
- Ngăn ngừa chấn thương lan rộng bằng cách ngăn chặn tình trạng viêm nhiễm có thể xảy ra sau chấn thương
Các loại tế bào khác nhau, bao gồm tế bào gốc, từ nhiều nguồn khác nhau như
- mô não,
- niêm mạc khoang mũi,
- tủy răng,
- và tế bào gốc phôi,
đã được thử nghiệm trong các nghiên cứu này. Hầu hết được tiến hành trên mô hình chuột bị chấn thương tủy sống. Không có tế bào nào trong số này tạo ra nhiều hơn sự phục hồi một phần chức năng. Nhưng nó là một lĩnh vực nghiên cứu tích cực và một số loại tế bào gốc khác nhau đang được thử nghiệm và sửa đổi.
4. Thử nghiệm lâm sàng sử dụng tế bào gốc thần kinh
Tế bào gốc thần kinh toàn sinh (người hiến tặng duy nhất) đang được nghiên cứu về tiềm năng của chúng trong điều trị chấn thương tủy sống. Có một số thử nghiệm lâm sàng kiểm tra tế bào gốc thần kinh của con người trong chấn thương tủy sống (xem Clinicaltrials.gov). Những thử nghiệm này tiêm tế bào gốc thần kinh trực tiếp vào tủy sống với hy vọng rằng
- tế bào này giúp thiết lập lại một số kết nối giữa các tế bào thần kinh,
- và tạo ra các tế bào cần thiết để hỗ trợ cả tế bào thần kinh cũ và mới.
4.1. Đã hoàn thành
Stemcells Inc.
Giai đoạn đầu
Vào tháng 12 năm 2010, cơ quan quản lý Thụy Sĩ đối với các sản phẩm điều trị đã phê duyệt thử nghiệm lâm sàng giai đoạn I / II do StemCell Inc. tài trợ về chấn thương tủy sống mãn tính tại Bệnh viện Đại học Balgrist ở Zurich (Thụy Sĩ). Thử nghiệm đã sử dụng các tế bào gốc cụ thể có nguồn gốc từ mô não người (tế bào gốc thần kinh hoặc NSCs), có thể tạo ra bất kỳ loại tế bào thần kinh nào trong ba loại tế bào thần kinh chính được tìm thấy trong hệ thần kinh trung ương.
Thử nghiệm dựa trên bằng chứng tiền lâm sàng rằng các tế bào oligodendrocyte đã được thay thế sau khi cấy ghép NSC của người vào mô hình chuột cụ thể để điều trị chấn thương tủy sống. Đối với thử nghiệm, NSC ở người (được gọi cụ thể là Tế bào gốc hệ thần kinh trung ương người hoặc HuCNS-SC) được cấy trực tiếp vào tủy sống của những bệnh nhân bị tổn thương tủy sống mãn tính hoàn toàn và không hoàn toàn. Cuộc thử nghiệm này đã chính thức hoàn thành vào tháng 6 năm 2015 (clinicaltrials.gov định danh không. NCT01321333).
Giai đoạn tiếp theo
Năm 2012 một giai đoạn I / II nghiên cứu lâm sàng tiếp tục cấy ghép tế bào HuCNS-SC đã được bắt đầu với 12 đối tượng (clinicaltrials.gov định danh không. NCT01725880) và vào năm 2014 một thử nghiệm lâm sàng đã được bắt đầu để kiểm tra độ an toàn và hiệu quả của HuCNS-SC cấy ghép trong tổn thương tủy sống cổ tử cung (clinicaltrials.gov định danh không. NCT02163876).
Sau khi điều trị 12 bệnh nhân trong thử nghiệm NCT01321333 giai đoạn I / II và thêm 31 bệnh nhân trong thử nghiệm NCT02163876 giai đoạn II (tổng số 43 bệnh nhân), công ty đã báo cáo không có tác dụng phụ nghiêm trọng nào. Tuy nhiên, Stem Cell Inc. đã sớm chấm dứt các chương trình tế bào gốc của mình vào năm 2016 sau khi đánh giá sâu dữ liệu từ các nghiên cứu này. Kết quả dường như an toàn, nhưng không hiệu quả như công ty đã hướng tới. Stemcells Inc. là nhà phát triển liệu pháp tế bào nổi tiếng thứ hai thiếu hụt trong lĩnh vực trị liệu thần kinh đầy thách thức trong những năm gần đây.
- Thông tin thêm về nghiên cứu này – thông cáo báo chí từ Stemcells Inc.
- Bài báo của Eric Smalley về việc Stemcells Inc. đóng cửa trên Nature Biotechnology 2016
4.2. Hoạt động
Neuralstem Inc.
Trong năm 2014 Neuralstem bắt đầu một thử nghiệm an toàn giai đoạn I của NSI-566 tế bào gốc thần kinh của nó đối với chấn thương tủy sống mãn tính tại Đại học California, San Diego School of Medicine (clinicaltrials.gov định danh không. NCT01772810).
Thử nghiệm này sử dụng
- cùng các tế bào,
- và quy trình tương tự như thử nghiệm bệnh xơ cứng teo cơ bên (ALS) của công ty (thử nghiệm tế bào gốc thần kinh đầu tiên được FDA chấp thuận để điều trị ALS).
Thử nghiệm năm 2014 bao gồm tổng cộng 8 bệnh nhân, bốn trong số họ bị chấn thương tủy sống ngực gây mất hoàn toàn chức năng cảm giác và vận động. Thử nghiệm này hiện đang được tuyển dụng với ước tính hoàn thành các đợt điều trị vào năm 2018 và kết quả nghiên cứu vào năm 2022.
Dự án Miami để chữa bệnh liệt
Xu hướng
Các nhà nghiên cứu lâm sàng của Dự án Miami hiện có một số thử nghiệm lâm sàng và nghiên cứu lâm sàng dành cho những người đã bị chấn thương tủy sống. Một số dành cho chấn thương cấp tính và một số dành cho chấn thương mãn tính. Các thử nghiệm lâm sàng đang kiểm tra tính an toàn và hiệu quả của các biện pháp can thiệp tế bào, bảo vệ thần kinh, so sánh hoặc điều chỉnh khác nhau. Chúng bao gồm một thử nghiệm lâm sàng giai đoạn I với các tế bào myelinating riêng của bệnh nhân.
Đặc trưng
Các tế bào có nguồn gốc từ hệ thần kinh ngoại vi tế bào Schwann (clinicaltrials.gov định danh không. NCT01739023). Dự án Miami cũng đang tài trợ cho một thử nghiệm lâm sàng giai đoạn I của tự thân con người tế bào Schwann (ahSC) cấy ghép trong những người tham gia với tổn thương tủy sống mãn tính (clinicaltrials.gov định danh không. NCT02354625). Mặc dù bản thử nghiệm trước đây đã hoàn thành vào năm 2017, bản thử nghiệm thứ hai hiện đang được tiến hành – khoảng cho đến tháng 1 năm 2019.
4.3. Thử nghiệm lâm sàng sử dụng tế bào gốc trung mô
Tế bào gốc trung mô / mô đệm đang được nghiên cứu để điều trị các chấn thương tủy sống. Thử nghiệm lâm sàng (Clinicaltrials.gov) xác định hiện tại có tổng số 16 thử nghiệm được gắn thẻ là thử nghiệm MSC trong chấn thương tủy sống. Chúng bao gồm các nghiên cứu điều tra tính an toàn và hiệu quả của MSCs lấy từ tủy xương của chính bệnh nhân (9), mô mỡ (5) hoặc máu cuống rốn (2).
MSCs được tiêm theo một số cách khác nhau trong những thử nghiệm này. Bao gồm phương pháp tiêm trực tiếp vào tủy sống hoặc chính tổn thương, qua đường tĩnh mạch, hoặc thậm chí chỉ trên da. Hy vọng khi được cấy ghép vào tủy sống bị thương,
- các tế bào này cung cấp các phân tử bảo vệ mô,
- và giúp tái thiết lập một số mạch quan trọng đối với mạng lưới dây thần kinh (gián tiếp từ quá trình tích hợp và biệt hóa tế bào).
Thông tin thêm có thể được tìm thấy ở đây.
4.4. Thử nghiệm lâm sàng bằng cách sử dụng tế bào gốc phôi
Giới thiệu
Công ty công nghệ sinh học Geron có trụ sở tại California đã có một thử nghiệm lâm sàng được báo cáo rộng rãi đang được tiến hành cho một phương pháp điều trị. Phương pháp đầu tiên thuộc loại này liên quan đến việc tiêm các tế bào có nguồn gốc từ tế bào gốc phôi người. Các tế bào được tiêm vào là tiền thân của oligodendrocyte. Những tế bào hình thành nên lớp vỏ myelin cách nhiệt xung quanh sợi trục. Các nhà nghiên cứu hy vọng những tế bào này sau khi được tiêm vào tủy sống,
- sẽ trưởng thành,
- và tạo thành một lớp phủ mới trên các tế bào thần kinh,
- khôi phục khả năng của các tín hiệu đi qua vị trí tổn thương tủy sống.
Kết luận
Sau khi điều trị cho bốn bệnh nhân với những tế bào này trong một thử nghiệm lâm sàng Giai đoạn I và không báo cáo tác dụng phụ nghiêm trọng nào, vào tháng 11 năm 2011. Geron thông báo họ ngừng chương trình tế bào gốc. Công ty cho biết “tế bào gốc tiếp tục có nhiều hứa hẹn”. Nhưng viện lý do tài chính để chuyển trọng tâm sang các lĩnh vực nghiên cứu khác.
Asterias Biotherapeutics
Tiếp nối công nghệ tế bào do Geron phát triển ban đầu, Asterias Biotherapeutics đã phát triển một chương trình tập trung vào điều trị các chấn thương tủy sống bằng các tế bào tiền thân oligodendrocyte được phát triển đặc biệt (OPC), tiền thân của oligodendrocyte. Những tế bào này, được gọi là AST-OPC1, được sản xuất từ tế bào gốc phôi người. Hy vọng khi được cấy ghép vào tủy sống bị thương sau chấn thương (7-14 ngày), OPCs có thể tái tạo tủy và phục hồi các chức năng đã mất.
Trong một thử nghiệm lâm sàng giai đoạn I
Năm bệnh nhân bị tổn thương tủy sống ngực hoàn toàn về thần kinh đã được sử dụng OPCs có nguồn gốc tế bào gốc phôi tại vị trí tổn thương. Việc cung cấp OPC đã thành công ở cả năm đối tượng và không có tác dụng phụ nghiêm trọng nào liên quan đến tế bào được sử dụng hoặc chế độ ức chế miễn dịch kèm theo. Bốn trong số năm đối tượng, quét MRI cho thấy giảm thể tích tổn thương tủy sống.
Giai đoạn I thử nghiệm / II
Với AST-OPC1 ở cấp tính (14-30 ngày sau khi chấn thương) sensorimotor hoàn toàn cổ tử cung tổn thương tủy sống hiện đang tuyển dụng người tham gia (clinicaltrials.gov định danh không. NCT02302157).
4.5. Các thử nghiệm lâm sàng khác cho chấn thương tủy sống
- ClinicalTrials.gov chứa thông tin cập nhật nhất về các thử nghiệm lâm sàng hiện tại, cũng như các liên kết đến thông tin kết quả.
- Liên đoàn chấn thương tủy sống châu Âu có một danh sách các thử nghiệm lâm sàng nhằm mục đích tái tạo tủy sống và sửa chữa chức năng sau chấn thương tủy sống.
- Báo cáo của BBC về việc theo dõi các nghiên cứu tiên phong với các tế bào hấp thụ khứu giác tự thân.
Ngoài quy trình thử nghiệm lâm sàng đã được phê duyệt,
- một số công ty cung cấp các phương pháp điều trị liên quan đến tế bào gốc cho những bệnh nhân bị tổn thương tủy sống,
- mà không có bằng chứng đáng kể cho thấy các phương pháp điều trị họ đưa ra đã thành công.
Bất kỳ ai đang cân nhắc trả tiền cho một phương pháp điều trị như vậy
- cần thảo luận với bác sĩ,
- và đọc tài liệu này do một nhóm bác sĩ trị chấn thương tủy sống chuẩn bị:
5. Tế bào gốc có được dùng để điều trị chấn thương tủy sống hiện nay?
Không. Mặc dù
- tế bào gốc rất hữu ích trong nghiên cứu chấn thương tủy sống,
- và đang bắt đầu được thử nghiệm trong các thử nghiệm lâm sàng.
Nhưng hiện chưa có
- phương pháp điều trị tế bào gốc nào được chứng minh,
- và phê duyệt cho các chấn thương tủy sống.
Một số phương pháp tiếp cận và các loại tế bào gốc khác nhau đang được nghiên cứu để sử dụng chúng trong các phương pháp điều trị trong tương lai. Tùy thuộc vào
- loại tế bào gốc và cách nó được cấy ghép,
- mục đích của các chiến lược khác nhau là làm cầu nối tổn thương để các sợi trục có thể tái tạo, thay thế myelin đã mất
- và bảo vệ dây thần kinh khỏi tổn thương lan rộng sau chấn thương.
Có khả năng chúng ta sẽ thấy các thử nghiệm lâm sàng tiếp theo dựa trên các chiến lược này.
Xem thêm bài viết
- Quy định y tế dành cho liệu pháp tế bào gốc chưa được chứng minh
- Điều trị bằng tế bào gốc: Nên xem xét kĩ càng trước khi quyết định
- Tế bào gốc trung mô: một loại tế bào gốc tủy xương ‘khác’
Nguồn: Tổng hợp







![[Bật mí] Phòng khám Đa khoa Việt Mỹ ở Gò Vấp có tốt không? 6 Phòng khám Đa khoa Việt Mỹ](https://songkhoe.medplus.vn/wp-content/uploads/2022/03/1590826139931.png)


![[Review] Phòng khám đa khoa Âu Á ở Hồ Chí Minh có tốt không? 9 Phòng khám đa khoa Âu Á](https://songkhoe.medplus.vn/wp-content/uploads/2022/03/phong-kham-da-khoa-o-tphcm-au-a.jpg)


![[TOP 10] bài viết về Barrett thực quản hay 2022 12 [TOP 10] bài viết về Barrett thực quản hay 2022](https://songkhoe.medplus.vn/wp-content/uploads/2022/11/TOP-10-bai-viet-ve-Barrett-thuc-quan-hay-2022.png)